Direct naar
-

Consultatie: samen zoeken naar perspectief
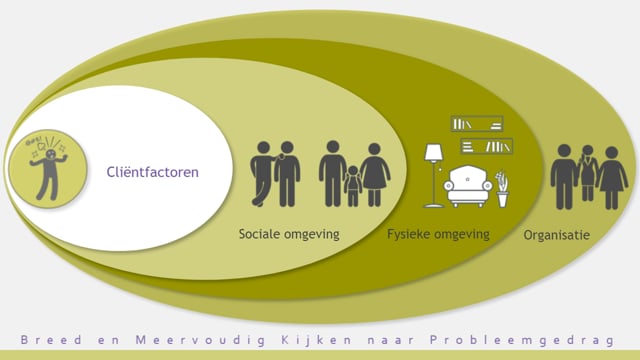
In een vastlopende situatie, waarin ernstig probleemgedrag een rol speelt, kan CCE een consultatietraject starten. -

Meerzorg: voor betere kwaliteit van bestaan
Als het best passende zorgprofiel voor de cliënt te weinig financiële mogelijkheden biedt voor tijdelijke extra zorg, biedt meerzorg uitkomst. -

Kennis delen over probleemgedrag
Expertise over het omgaan met probleemgedrag deelt CCE via een grote diversiteit aan (online) kennisproducten. -

Opleiding volgen bij CCE
CCE biedt opleidingen, trainingen en cursussen voor zorgprofessionals uit alle sectoren en op alle niveaus.
Contactinformatie
Centrum voor Consultatie en Expertise (CCE)